
Bệnh nhân H.T.H, 58 tuổi, mắc đái tháo đường type 2 kèm tăng huyết áp, thoái hóa cột sống. Do bị thoái hóa cột sống nên người bệnh thường xuyên bị đau lưng và uống medrol liều cao. Sau một thời gian, xuất hiện tình trạng mặt tròn đỏ, bụng béo trung tâm, da mỏng, rạn da ở bụng…
Nguy hiểm hơn là da bàn chân rất mỏng (là một trong những tác dụng phụ của thuốc), dẫn đến rách da. Với bệnh đái tháo đường type 2 lâu năm, vết thương sẽ rất lâu lành, vì thế tổn thương ở bàn chân đã bị nhiễm trùng nặng, đe dọa lan lên hết cẳng chân phải, đe dọa tính mạng.

Lạm dụng thuốc chống viêm corticoid có nguy cơ cao gây suy tuyến thượng thận.
Bệnh nhân đã được điều trị ở tuyến dưới nhưng không thành công nên được chuyển đến Bệnh viện Nội tiết Trung ương. Tình trạng khi nhập viện rất phức tạp: Ngoài đái tháo đường type 2 lâu năm, tăng huyết áp, nhiễm trùng nặng... bệnh nhân còn bị suy tuyến thượng thận cấp (liên quan đến việc dùng thường xuyên thuốc chống viêm medrol liều cao thường xuyên). Các bác sĩ đã phải rất tích cực, phối hợp các chuyên khoa mới điều trị ổn định cho bệnh nhân...
Theo TS.BS.Phạm Thúy Hường - PGĐ Bệnh viện Nội tiết Trung ương, suy tuyến thượng thận thường gặp ở bệnh nhân lạm dụng thuốc chống viêm, giảm đau trong điều trị các bệnh lý liên quan đến khớp. Các thuốc này thường chứa corticoid (ví dụ như medrol như bệnh nhân nêu trên đã dùng).
Corticoid có nhiều tác dụng, trong đó tác dụng rất mạnh là giảm viêm, ức chế miễn dịch... được chỉ định trong nhiều bệnh lý khác nhau, trong đó có bệnh lý ở khớp. Do có tác dụng kháng viêm mạnh nên thuốc giúp giảm các triệu chứng rất nhanh. Vì thế đối với người bệnh bị đau khớp, thường có xu hướng lạm dụng thuốc và gặp phải những tác dụng phụ nặng nề do sử dụng không hợp lý nhóm thuốc này.
Tuy nhiên, việc sử dụng corticoid có nhiều tác dụng phụ và được coi là nguyên nhân phổ biến nhất gây suy tuyến thượng thận. Việc sử dụng corticoid mạn tính (kéo dài) sẽ ức chế chức năng của trục hạ đồi-tuyến yên - tuyến thượng thận do phản hồi tiêu cực. Điều này cũng có thể gây ra suy thượng thận sau khi ngừng điều trị bằng corticoid. Đây là một tác dụng phụ nghiêm trọng, có khả năng đe dọa tính mạng khi sử dụng corticoid.
Ngoài việc bệnh nhân có thể tự ý mua các thuốc có chứa corticoid dễ dàng ngoài hiệu thuốc, trên thực tế còn có rất nhiều bệnh nhân truyền tai nhau mua thuốc nam dạng bột, dạng tễ... không rõ nguồn gốc để điều trị đau xương khớp (thực tế trong đó có chứa các thuốc chống viêm corticoid) đã gặp phải tình trạng suy tuyến thượng thận.
TS.BS.Phạm Thúy Hường cho biết, triệu chứng gợi ý suy thượng thận thường không điển hình. Các triệu chứng có thể nhầm lẫn với một số tình trạng bệnh lý khác như: Chán ăn, buồn nôn và sụt cân. Triệu chứng điển hình là thay đổi kiểu hình cơ thể, nặng mặt... Một số trường hợp nặng có thể gây ra suy thượng thận cấp với triệu chứng hạ huyết áp, có thể dẫn đến tử vong nếu không được điều trị bù corticoid kịp thời.
Để chẩn đoán suy thượng thận cần được thực hiện trong bệnh viện với các bác sĩ chuyên khoa nội tiết. Bác sĩ sẽ dựa vào biểu hiện lâm sàng và kết quả xét nghiệm sinh hóa máu gồm: Cortisol và ACTH buổi sáng lúc 8 giờ để chẩn đoán.
Người bệnh sẽ được làm nghiệm pháp synacthen và hoặc nghiệm pháp hạ đường huyết để đánh giá sự toàn vẹn trục dưới đồi - tuyến yên - tuyến thượng thận và một số xét nghiệm khác như sinh hoá máu, glucose, chức năng gan, thận, kali máu. Từ đó mới có phác đồ điều trị thích hợp cho từng bệnh nhân.
Suy thượng thận nguyên phát (bệnh Addison) và thứ phát (do sử dụng corticoid kéo dài) nếu không được điều trị kịp thời, bệnh nhân dễ bị suy tuyến thượng thận cấp hoặc khủng hoảng Addisonian dẫn đến biến chứng nguy hiểm như sốc, co giật, hôn mê, tử vong do mất nước nghiêm trọng, hạ natri và không đáp ứng tốt với các biện pháp bù nước thông thường.
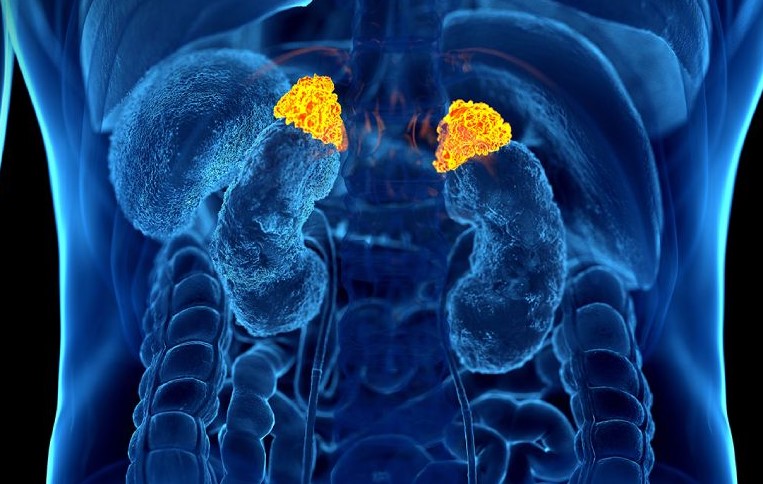
Tuyến thượng thận rất nhỏ, có hình tam giác nằm ngay trên đầu quả thận.
Với cơn suy tuyến thượng thận cấp, bao gồm các dấu hiệu:
Bệnh nhân cần được đưa đến bệnh viện càng sớm càng tốt để được cấp cứu ngay vì đây là tình trạng rất nguy hiểm. Tình trạng mất nước, sốt cao, mất tri giác, loạn mạch… có thể xảy ra bất cứ lúc nào.
Tại bệnh viện, bệnh nhân cần truyền dung dịch nước muối sinh lý ngay. Sau đó, bác sĩ tiêm sẽ hydrocortison hemisuccinat. Điều trị chuyên khoa nhằm điều chỉnh nước và điện giải; bổ sung hormone thay thế và theo dõi tình trạng bệnh lý liên tục. Khi qua được cơn nguy kịch, bệnh nhân vẫn cần tiếp tục theo dõi các dấu hiệu sinh tồn mỗi 4-6 giờ. Nếu có dấu hiệu tái phát phải xử trí ngay lập tức. Bên cạnh đó, bệnh nhân sẽ được chăm sóc, điều trị nâng cao thể trạng, bổ sung vitamin thiết yếu…
Điều trị suy tuyến thượng thận do thuốc:
Tùy tình trạng và thể bệnh nguyên phát hay thứ phát, bác sĩ sẽ có phát đồ điều trị khác nhau, nhưng nhìn chung người bệnh suy tuyến thượng thận đều được điều trị bằng các loại thuốc hormone (glucocorticoid và mineralocorticoid) để thay thế các hormone mà tuyến thượng thận không tạo ra được. Trong một số trường hợp, bác sĩ sẽ có những chỉ định phối hợp nhằm kiểm soát tốt sức khỏe.
Sau một thời gian điều trị, nếu tuyến thượng thận phục hồi trở lại, bác sĩ sẽ có phác đồ điều trị để cho bệnh nhân ngừng thuốc. Tuy nhiên một số bệnh nhân không hồi phục được, phải bù hormone suốt đời.
Khi điều trị, bệnh nhân cần lưu ý:
- Ghi nhớ uống thuốc đều đặn, đúng giờ, không được bỏ thuốc. Nếu ngừng thuốc sẽ dễ rơi vào suy thượng thận cấp, đe dọa tính mạng.
- Nếu có biểu hiện stress, tiêu chảy, nhiễm trùng… cần thông báo cho bác sĩ biết để được điều chỉnh liều thuốc
- Tái khám định kỳ để bác sĩ chỉnh liều và tầm soát các biến chứng liên quan tác dụng phụ của việc sử dụng corticoid lâu dài như loãng xương, đái tháo đường…
Để tránh lạm dụng corticoid dẫn đến suy tuyến thượng thận, bệnh nhân cần lưu ý:
- Không tự ý sử dụng thuốc có corticoid. Việc sử dụng corticoid nên được chỉ định và giám sát bởi bác sĩ có chuyên môn. Bác sĩ sẽ xác định liệu pháp thích hợp và liều lượng cần thiết cho từng trường hợp cụ thể.
- Sau khi được kê đơn thuốc, không nên tăng hoặc giảm liều corticoid hoặc sử dụng kéo dài hơn chỉ định của bác sĩ.
- Cần thường xuyên tự theo dõi tình trạng sức khỏe của mình khi sử dụng corticoid và liên hệ ngay với bác sĩ nếu có bất kỳ triệu chứng hay vấn đề nào xảy ra.
- Khi đã có rối loạn chức năng tuyến thượng thận cần đến gặp bác sĩ chuyên khoa nội tiết để được khám, đánh giá và kiểm soát tình trạng bệnh.
Nguyễn Hà
Nguồn tin: suckhoedoisong.vn
Ý kiến bạn đọc
Những tin mới hơn
Những tin cũ hơn